2022年10月19日(水)に『患者一生涯から考えた喘息診療』と題して、津市会場とWEB全国配信のハイブリッドで講演させて頂きました。今回は恩師からのご指名での前座講演であり、恐縮しきりでした。
さて内容ですが、私は大学病院での診療歴が長く、主に肺癌診療に従事してきました。肺癌診療はとてもシビアな部分があり、単なる抗癌剤の選択のみに留まらず、患者さんの年齢や社会背景などを考慮した奥の深い診療が要求されます。
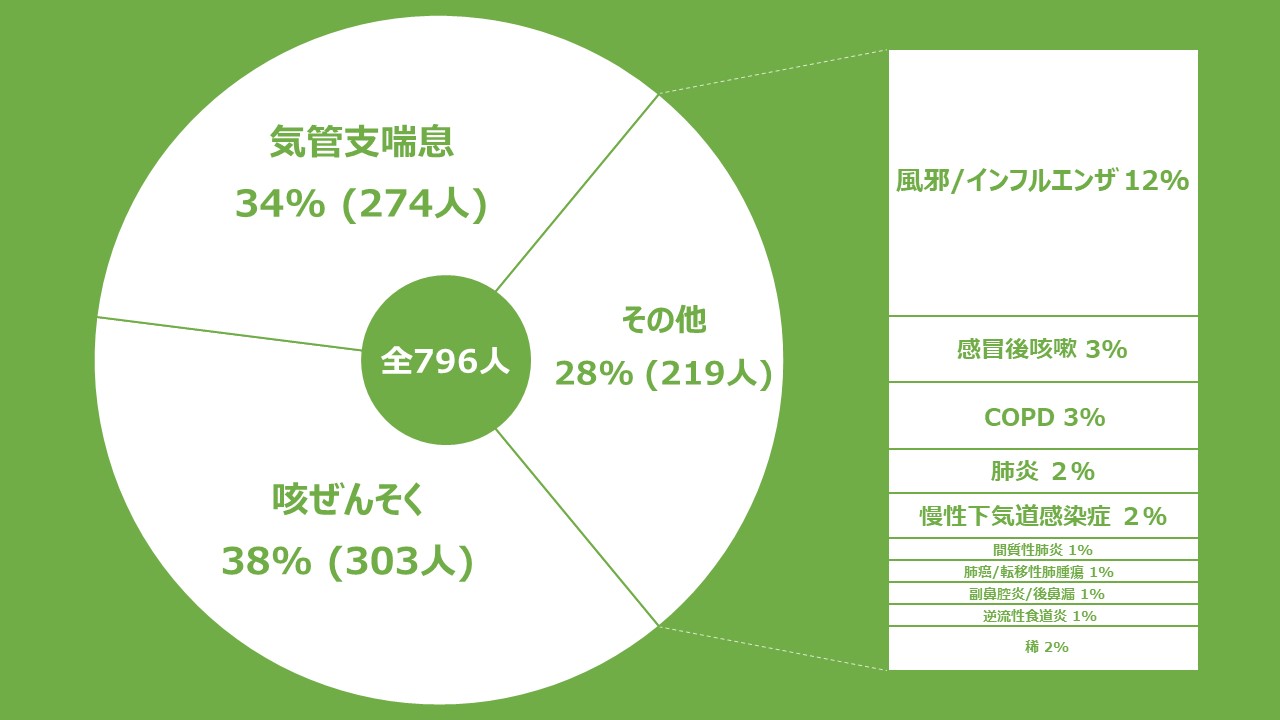
よって「人生のどの段階を歩んでおり、そのときに大切にしているものは何か」を考え、診療する癖が染みついていますが、喘息においてもそうではないかと最近つくづく思います。例えば2剤合剤か3剤合剤かなどの治療選択が話題となっていますが、患者さんが継続してくれなければ、その選択や検討は意味のないものとなってしまいます。当院での検討からは、若い男性患者において、治療からの脱落が多いようです。仕事に、恋愛に、子育てに人生を突き進んでいる時期なのでしょう。
患者さんにとっては「咳や喘鳴が止まること」が一つのゴールだと思います。でも実は終わっていなくて、問題は水面下で続いていきます。一生涯つきまとう問題であり、ここがなかなか理解してもらえない重要なポイントです。最近は「寛解(かんかい)」という言葉を使おうと言われています。「病気による症状や検査異常が一旦消失した状態」を指す医学用語です。寛解の維持が本来の目標なわけですね。
私は漫然とした無駄な投薬をそもそも好みませんので、特に軽い咳のみの方や軽症喘息の方においては、吸入薬を中止できないかどうかを真剣に考えます。ただし、継続が必要な患者さんの方が多いのが現状ではあります。
程度はあれど一生涯つきまとう問題であることを初診時に認識してもらい、仮に治療から脱落してしまったとしても、2回目、3回目の再発時には、患者さんも病状や治療継続の必要性を学んでいってくれるものと信じています。これまで約3,000例の喘息診療をしてきました。以上のように認識していただけるように、今後も伝え続けていきたいと思います。